A PRÓSTATA
A próstata é uma glândula encontrada apenas no sexo masculino e é responsável por parte do fluido que compõe o sêmen. Está localizada abaixo da bexiga (o órgão oco onde a urina é armazenada) e na frente do reto (a última parte do intestino).
Logo atrás da próstata estão as glândulas chamadas vesículas seminais, que produzem a maior parte do fluido para o sêmen. A uretra, que é o tubo que transporta a urina e o sêmen para fora do corpo através do pênis, passa pelo centro da próstata.
O câncer começa quando as células do corpo começam a crescer fora de controle. As células em quase qualquer parte do corpo podem se tornar células cancerígenas e podem se espalhar para outras áreas do corpo.
TIPOS DE CÂNCER DE PRÓSTATA
Quase todos os cânceres de próstata são adenocarcinomas. Esses cânceres se desenvolvem a partir das células da glândula (as células que produzem o fluido da próstata que é adicionado ao sêmen).
Outros tipos raros de câncer que podem começar na próstata incluem:
Carcinomas de pequenas células
Tumores neuroendócrinos (exceto carcinomas de pequenas células)
Carcinomas de células transicionais
Sarcomas
FATORES DE RISCO
Alguns fatores de risco, como o tabagismo, podem ser alterados. Outros, como a idade ou o histórico familiar de uma pessoa, não podem ser alterados.
Mas ter um fator de risco, ou mesmo vários, não significa que você vai pegar a doença. Muitas pessoas com um ou mais fatores de risco nunca desenvolvem câncer, enquanto outras que têm câncer podem ter poucos ou nenhum fator de risco conhecido.
Os pesquisadores descobriram vários fatores que podem afetar o risco de um homem ter câncer de próstata.
FATOR IDADE
O Câncer de próstata é raro em homens com menos de 40 anos, mas a chance de ter câncer de próstata aumenta rapidamente após os 50 anos. Cerca de 6 em cada 10 casos de câncer de próstata são encontrados em homens com mais de 65 anos.

RAÇA
O câncer de próstata se desenvolve com mais frequência em homens afro-americanos e em homens caribenhos de ascendência africana do que em homens de outras raças. E quando se desenvolve nesses homens, eles tendem a ser mais jovens. O câncer de próstata ocorre com menos frequência em homens asiático-americanos e hispânicos/latinos do que em brancos não hispânicos. As razões para essas diferenças raciais e étnicas não são claras.

GEOGRAFIA
O câncer de próstata é mais comum na América do Norte, noroeste da Europa, Austrália e nas ilhas do Caribe. É menos comum na Ásia, África, América Central e América do Sul.
HISTÓRICO FAMILIAR
O câncer de próstata parece ocorrer em algumas famílias, o que sugere que, em alguns casos, pode haver um fator hereditário ou genético. Ainda assim, a maioria dos cânceres de próstata ocorre em homens sem histórico familiar.
Ter um pai ou irmão com câncer de próstata mais que dobra o risco de um homem desenvolver esta doença (O risco é maior para homens que têm um irmão com a doença do que para aqueles que têm um pai com ela). O risco é muito maior para homens com vários parentes afetados, principalmente se seus parentes eram jovens quando o câncer foi descoberto.

ALTERAÇÕES GENÉTICAS
Várias alterações genéticas hereditárias (mutações) parecem aumentar o risco de câncer de próstata, mas provavelmente representam apenas uma pequena porcentagem dos casos em geral. Por exemplo:
Mutações herdadas dos genes BRCA1 ou BRCA2, que estão ligadas a um risco aumentado de câncer de mama e de ovário em algumas famílias, também podem aumentar o risco de câncer de próstata em homens (especialmente mutações em BRCA2).
Homens com síndrome de Lynch (também conhecido como câncer colorretal hereditário sem polipose, ou HNPCC), uma condição causada por alterações genéticas hereditárias, têm um risco aumentado de vários tipos de câncer, incluindo câncer de próstata.
Outras alterações genéticas herdadas também podem aumentar o risco de câncer de próstata de um homem.
FATORES COM EFEITOS MENOS CLAROS
O papel exato da dieta no câncer de próstata não está claro, mas vários fatores foram estudados.
Homens que comem muitos produtos lácteos parecem ter uma chance ligeiramente maior de contrair câncer de próstata.
Alguns estudos sugeriram que homens que consomem muito cálcio (através de alimentos ou suplementos) podem ter um risco maior de desenvolver câncer de próstata. Mas a maioria dos estudos não encontrou essa ligação com os níveis de cálcio encontrados na dieta média, e é importante notar que o cálcio é conhecido por ter outros benefícios importantes para a saúde.

OBESIDADE
Ser obeso (muito acima do peso) não parece aumentar o risco geral de contrair câncer de próstata.
Alguns estudos descobriram que homens obesos têm um risco menor de contrair uma forma de baixo grau (crescimento mais lento) da doença, mas um risco maior de contrair câncer de próstata mais agressivo (crescimento mais rápido). As razões para isso não são claras.
Alguns estudos também descobriram que homens obesos podem estar em maior risco de ter câncer de próstata mais avançado e de morrer de câncer de próstata, mas nem todos os estudos descobriram isso.

FUMO
A maioria dos estudos não encontrou uma ligação entre fumar e ter câncer de próstata. Algumas pesquisas associaram o tabagismo a um possível pequeno aumento do risco de morte por câncer de próstata, mas essa descoberta precisa ser confirmada por outros estudos.
Nenhum estudo consistente achou relação de vasectomia e doenças sexualmente transmissíveis com câncer de próstata.


SINAIS E SINTOMAS
A maioria dos cânceres de próstata são encontrados precocemente, por meio de triagem. O câncer de próstata precoce geralmente não causa sintomas. Os cânceres de próstata mais avançados às vezes podem causar sintomas, como:
-Problemas para urinar, incluindo um fluxo urinário lento ou fraco ou a necessidade de urinar com mais frequência, especialmente à noite.
-Sangue na urina ou sêmen
-Problemas para obter uma ereção (disfunção erétil ou DE)
-Dor nos quadris, costas (coluna), peito (costelas) ou outras áreas de câncer que se espalhou para os ossos
-Fraqueza ou dormência nas pernas ou pés, ou até mesmo perda do controle da bexiga ou do intestino devido ao câncer pressionando a medula espinhal.
DIAGNÓSTICO
A maioria dos cânceres de próstata são encontrados precocemente, por meio de triagem. O câncer de próstata precoce geralmente não causa sintomas. Os cânceres de próstata mais avançados às vezes podem causar sintomas, como:
-Problemas para urinar, incluindo um fluxo urinário lento ou fraco ou a necessidade de urinar com mais frequência, especialmente à noite.
-Sangue na urina ou sêmen
-Problemas para obter uma ereção (disfunção erétil ou DE)
-Dor nos quadris, costas (coluna), peito (costelas) ou outras áreas de câncer que se espalhou para os ossos
-Fraqueza ou dormência nas pernas ou pés, ou até mesmo perda do controle da bexiga ou do intestino devido ao câncer pressionando a medula espinhal.
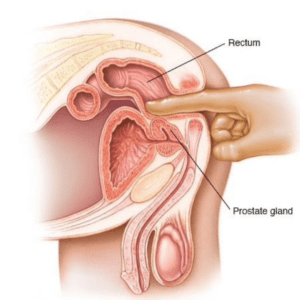
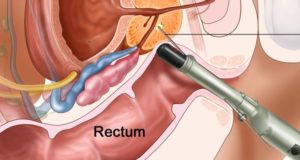
EXAME RETAL
Para um exame de toque retal (DRE), o médico insere um dedo lubrificado no reto para sentir quaisquer inchaços ou áreas duras na próstata que possam ser câncer. Como mostrado na imagem abaixo, a próstata está logo na frente do reto. Os cânceres de próstata geralmente começam na parte de trás da glândula e às vezes podem ser sentidos durante um exame retal. Este exame pode ser desconfortável (especialmente para homens com hemorroidas), mas geralmente não é doloroso e leva pouco tempo.
BIÓPSIA DE PRÓSTATA
Se os resultados de um exame de sangue PSA, DRE ou outros testes sugerirem que você pode ter câncer de próstata, você provavelmente precisará de uma biópsia da próstata.
A biópsia é um procedimento no qual pequenas amostras da próstata são removidas e depois examinadas com um microscópio. A biópsia por agulha grossa é o principal método usado para diagnosticar o câncer de próstata. Geralmente é feito por um urologista.
Durante a biópsia, o médico geralmente examina a próstata com um exame de imagem, como ultrassonografia transretal (TRUS) ou ressonância magnética, ou uma “fusão” dos dois. O médico insere rapidamente uma agulha fina e oca na próstata. Isso é feito através da parede do reto (uma biópsia transretal) ou através da pele entre o escroto e o ânus (uma biópsia transperineal). Quando a agulha é retirada, ela remove um pequeno cilindro (núcleo) de tecido prostático. Isso se repete várias vezes. Na maioria das vezes, o médico coleta cerca de 12 amostras principais de diferentes partes da próstata. Embora o procedimento pareça doloroso, cada biópsia geralmente causa apenas um breve desconforto porque é feita com um instrumento especial de biópsia com mola. O dispositivo insere e remove a agulha em uma fração de segundos. A maioria dos médicos que faz a biópsia adormece a área primeiro, injetando um anestésico local ao lado da próstata. Você pode perguntar ao seu médico se ele planeja fazer isso. Por alguns dias após o procedimento, você pode sentir alguma dor na área e pode notar sangue na urina. Você também pode ter algum sangramento leve no reto, especialmente se tiver hemorroidas. Muitos homens notam sangue no sêmen ou têm sêmen cor de ferrugem, que pode durar várias semanas após a biópsia, dependendo da frequência com que você ejacula.
TRATAMENTOS


VIGILÂNCIA ATIVA
Significa monitorar o câncer de perto. Geralmente, isso inclui uma consulta médica com um exame de sangue do antígeno específico da próstata (PSA) a cada 6 meses e um exame de toque retal (DRE) pelo menos uma vez por ano. Biópsias de próstata e exames de imagem também podem ser feitos a cada 1 a 3 anos. Se os resultados do seu teste mudarem, seu médico conversará com você sobre as opções de tratamento para tentar curar o câncer.
RADIOTERAPIA
A radioterapia usa raios ou partículas de alta energia para matar as células cancerígenas. Dependendo do estágio do câncer de próstata e outros fatores, a radioterapia pode ser usada:
A-Como o primeiro tratamento para o câncer que ainda está apenas na próstata e é de baixo grau.
B-Como parte do primeiro tratamento (junto com a terapia hormonal) para cânceres que cresceram fora da próstata e nos tecidos próximos.
C-Se o câncer não for removido completamente ou voltar (recorrer) na área da próstata após a cirurgia.
D-Se o câncer estiver avançado, para ajudar a manter o câncer sob controle pelo maior tempo possível e para ajudar a prevenir ou aliviar os sintomas.
CIRURGIA
A- Prostatectomia radical aberta – Feita através de uma incisão acima do pubis ate o umbigo. Essa técnica vem caindo em desuso frente as técnicas minimamente invasivas descritas a seguir.
B-Prostatectomia radical laparoscópica
Para uma prostatectomia radical laparoscópica (PRL), o cirurgião insere instrumentos longos especiais através de várias pequenas incisões na parede abdominal para remover a próstata. Um dos instrumentos possui uma pequena câmera de vídeo na ponta, que permite ao cirurgião ver o interior do corpo.
A prostatectomia laparoscópica tem algumas vantagens sobre a prostatectomia radical aberta, incluindo menos perda de sangue e dor, menor tempo de internação (geralmente não mais de um dia), tempos de recuperação mais rápidos e o cateter precisará permanecer na bexiga por menos tempo.
Existe um tipo de aparelho de laparoscopia em que a visão se assemelha muito com a do robótica , que é a laparoscopia 3D . Poucas equipes no Brasil tem esse aparelho e desde 2016 , estamos oferecendo aos nossos pacientes que não podem pagar a cirurgia robótica.
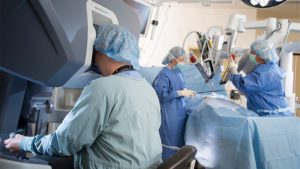
PROSTACTOMIA RADICAL ROBÓTICA
Nesta abordagem , a cirurgia laparoscópica é feita por meio de um sistema robótico. O cirurgião se senta em um painel de controle na sala de cirurgia e move braços robóticos para operar através de várias pequenas incisões no abdômen do paciente.
A prostatectomia robótica tem vantagens sobre a abordagem aberta em termos de menos dor, perda de sangue e tempo de recuperação. E em termos dos efeitos colaterais com os quais os homens estão mais preocupados, como problemas urinários ou de ereção, parece haver uma vantagem da cirurgia robótica sobre as outras técnicas
Para o cirurgião, o sistema robótico pode fornecer mais manobrabilidade e precisão ao mover os instrumentos do que o LRP padrão. Ainda assim, o fator mais importante no sucesso de qualquer tipo de cirurgia é a experiência e habilidade do cirurgião.